- Pubblicazione il 31 Gennaio 2020
La prestigiosa rivista “The New England Journal of Medicine” ha pubblicato nei giorni scorsi un articolo dal titolo “Conservative versus Interventional Treatment for Spontaneous Pneumothorax” che riporta i risultati di uno studio clinico volto a confrontare l’efficacia di un approccio conservativo rispetto a quello interventistico nella gestione dello pneumotorace spontaneo.
Di seguito pubblichiamo il commento a firma di V. Poletti, Past-President AIPO-ITS, G. Failla, Responsabile del Gruppo di Studio AIPO Pneumologia Interventistica e Trapianto e Laura Serafino Agrusa, UOSD Endoscopica Bronchiale ARNAS Civico Palermo
Pneumotorace spontaneo: l’opzione conservativa
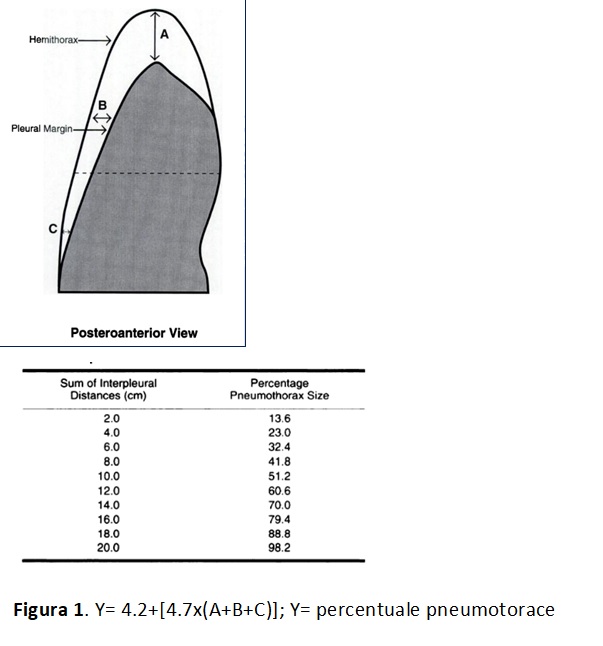
La gestione dello pneumotorace spontaneo nella pratica clinica corrente prevede un approccio “interventistico”. Nello pneumotorace da moderato ad ampio (> 32% secondo l’equazione di Collins. Figura 1.) si opta generalmente per il posizionamento di un drenaggio pleurostomico. Perché siamo portati ad “intervenire”? Quali sono le nostre principali preoccupazioni e supposizioni?
- Nelle forme di pneumotorace moderato-severe ci preoccupiamo che il polmone non possa tornare spontaneamente a parete.
- Lo pneumotorace può evolvere verso una forma ipertesa (complicanza raramente descritta in pazienti in respiro spontaneo).
- E’ rischioso gestire un paziente con ampio pneumotorace ambulatorialmente.
- Il quadro si risolverà più rapidamente “intervenendo”
- Se “interveniamo” la possibilità di recidiva del pnx è meno probabile
 Il trial multicentrico recentemente pubblicato su NEJM risponde a questi dubbi. 316 pazienti con pneumotorace moderato-ampio sono stati randomizzati: 154 verso un approccio “interventistico” che prevedeva il posizionamento di un drenaggio pleurostomico 12 Fr, 162 pazienti verso un approccio conservativo che prevedeva un’osservazione in area d’emergenza per 4 h, se alla radiografia di controllo non c’era un peggioramento del pnx, se il paziente non aveva necessità di supplemento di ossigeno e poteva camminare senza difficoltà veniva dimesso con terapia analgesica e dettagliate istruzioni. Quali sono stati i risultati principali del trial?
Il trial multicentrico recentemente pubblicato su NEJM risponde a questi dubbi. 316 pazienti con pneumotorace moderato-ampio sono stati randomizzati: 154 verso un approccio “interventistico” che prevedeva il posizionamento di un drenaggio pleurostomico 12 Fr, 162 pazienti verso un approccio conservativo che prevedeva un’osservazione in area d’emergenza per 4 h, se alla radiografia di controllo non c’era un peggioramento del pnx, se il paziente non aveva necessità di supplemento di ossigeno e poteva camminare senza difficoltà veniva dimesso con terapia analgesica e dettagliate istruzioni. Quali sono stati i risultati principali del trial?
- L’approccio conservativo si è dimostrato non inferiore a quello “interventistico” nel garantire una ri-espansione polmonare completa entro 8 settimane dall’evento acuto.
- La percentuale di recidiva dello pneumotorace è maggiore nel gruppo “interventistico” rispetto al gruppo conservativo (16.8% vs 8.8%), probabilmente perché una guarigione spontanea della breccia è più favorevole rispetto al possibile effetto negativo del traumatismo legato al posizionamento di un drenaggio pleurostomico sulla breccia stessa.
- Il numero di eventi avversi nel gruppo “interventistico” è maggiore con un RR pari a 3.32 (tabella 1).
- E’ maggiore rischio di progressione verso la chirurgia per l’approccio “interventistico” (RR 4.21).
- Degenza media e giornate perse da lavoro maggiori nel gruppo “interventistico” rispetto a quello conservativo (6.1+6 gg e 10.9+12.7 gg vs 1.6+3.5 gg e 6.0+7.3 gg) (tabella 1.).
Sebbene l’evidenza statistica di questo trial sia stata descritta come “fragile”, a causa di problemi nel monitoraggio di tutti pazienti per 8 settimane, questo lavoro ci dimostra che la pratica clinica corrente può essere modificata significativamente nei pazienti con pneumotorace spontaneo primitivo senza comorbidità o compromissione emodinamica. Tuttavia è innegabile l’attuale difficoltà nella standardizzazione di questo approccio legata soprattutto alla pianificazione del monitoraggio dei pazienti da gestire ambulatorialmente. In questa pianificazione, da precisare all’interno di linee guida internazionali, l’ecografia toracica, non contemplata nel trial, dovrebbe essere inserita tra le indagini utili per il monitoraggio dei pazienti con pneumotorace per le sue ormai indiscusse potenzialità nella gestione delle patologie pleuriche.
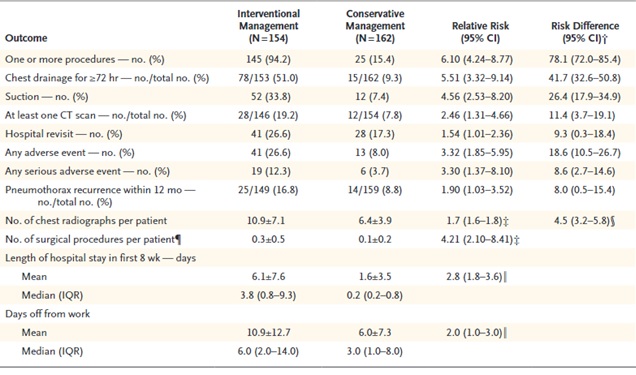
Figura 1. Y= 4.2+[4.7x(A+B+C)]; Y= percentuale pneumotorace
Tabella 1: outcome secondari. N ENGL J MED 382;5







